軽微な粉砕または粉砕のない横断骨折:中手骨(頸部または骨幹部)の骨折の場合、用手牽引で整復します。基節骨を最大限に屈曲させて中手骨頭を露出させます。0.5~1 cmの横切開を行い、正中線に沿って伸筋腱を長手方向に牽引します。蛍光透視下で、手首の長手軸に沿って1.0 mmのガイドワイヤを挿入します。ガイドワイヤの先端は、皮質貫通を避け、髄管内での滑りを容易にするため、鈍角に加工します。蛍光透視下でガイドワイヤの位置を決定した後、中空ドリルビットのみを使用して軟骨下骨プレートをリーミングします。適切なネジの長さは術前画像から算出しました。第5中手骨を除くほとんどの中手骨骨折では、直径3.0 mmのネジを使用します。我々はAutoFIXヘッドレス中空ネジ(little Bone Innovations、ペンシルベニア州モリスビル)を使用しました。3.0mmネジの最大使用可能長さは40mmです。これは中手骨の平均長(約6.0cm)よりも短いですが、髄質内のネジ山に噛み合ってネジを確実に固定するには十分な長さです。第5中手骨の髄腔の直径は通常大きく、ここでは最大直径50mmの4.0mmネジを使用しました。手術の最後に、尾側のネジ山が軟骨線の下に完全に埋め込まれていることを確認します。逆に、特に頸部骨折の場合は、プロテーゼを深く埋め込みすぎないようにすることが重要です。
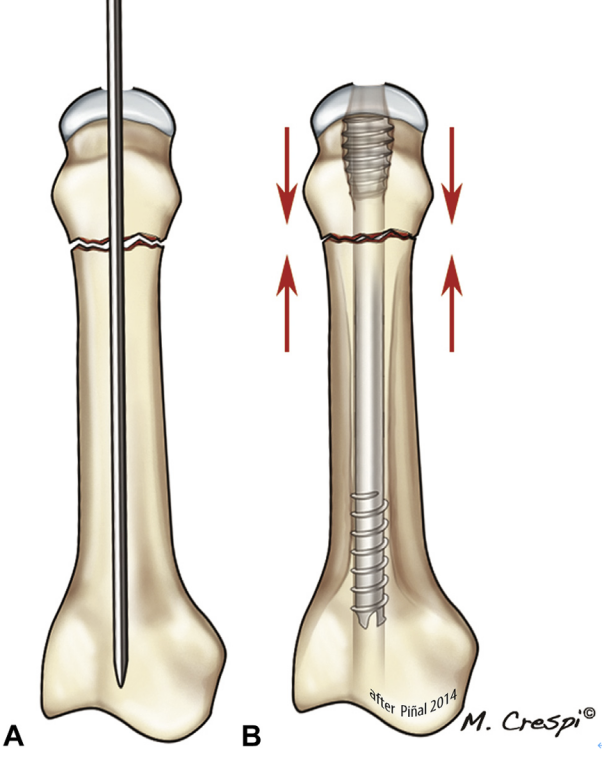
図14 Aでは、典型的な頸部骨折は粉砕されておらず、B皮質が圧迫されるため、頭部の深さは最小限で済む。
基節骨横骨折に対する手術アプローチも同様です(図15)。基節骨頭に0.5cmの横切開を加え、基節間関節を最大限に屈曲させました。腱を剥離し、縦方向に牽引して基節骨頭を露出させました。ほとんどの基節骨骨折には2.5mmのネジを使用しますが、より大きな指骨には3.0mmのネジを使用します。現在使用している2.5mm CHSの最大長は30mmです。ネジを締めすぎないように注意します。ネジはセルフドリリングとセルフタッピング機構を備えているため、最小限の抵抗で指骨基部を貫通します。中指節骨骨折にも同様の手法が使用され、中指節骨の頭から切開を開始して、ネジを逆行的に配置できるようになりました。
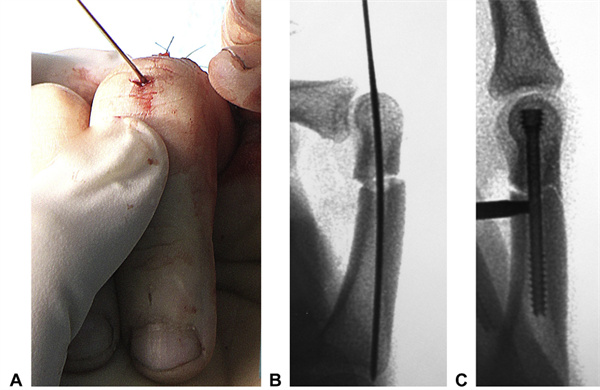
図15 横指骨症例の術中像。AA 1mmガイドワイヤーを基節骨の縦軸に沿った小さな横切開部から挿入した。B ガイドワイヤーは、再配置の微調整と回旋矯正を可能にするために挿入した。CA 2.5mmCHSを挿入し、頭に埋入した。指骨の特殊な形状のため、圧迫により中手骨皮質が剥離する可能性がある。(図8と同じ患者)
粉砕骨折:CHS挿入時の支持のない圧迫は、中手骨および指骨の短縮につながる可能性があります(図16)。そのため、このような症例ではCHSの使用は原則として禁止されていますが、私たちは最もよく見られる2つのシナリオに対する解決策を発見しました。
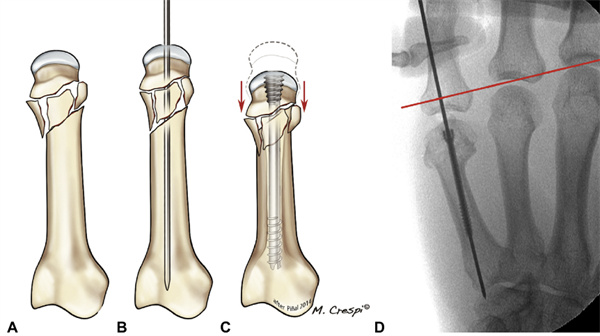
図16 AC 骨折が皮質骨に支持されていない場合、スクリューを締め付けても完全な整復にもかかわらず骨折が潰れてしまう。D 最大短縮(5mm)症例に対応する著者らの症例集積における典型的な例。赤い線は中手骨線に対応する。
中手骨下骨折の場合、我々はブレース(すなわち、縦方向の圧縮に抵抗し、それによってフレームを支えることによって支持または補強するために使用される構造要素)の建築学的概念に基づいた修正された技術を使用する。 2 本のネジで Y 字型を形成することにより、中手骨頭が潰れないため、我々はこれを Y 字型ブレースと名付けた。 以前の方法と同様に、先端が鈍い 1.0 mm の縦方向ガイドワイヤを挿入する。 中手骨の正しい長さを維持しながら、別のガイドワイヤを挿入するが、最初のガイドワイヤに対して斜めにして、三角形の構造を形成する。 両方のガイドワイヤは、ガイド付き皿穴を使用して拡張され、髄質を拡張した。 軸方向および斜めのネジの場合、我々は通常、それぞれ直径 3.0 mm および 2.5 mm のネジを使用する。髄管内には2本のスクリューを挿入するのに十分なスペースがないため、斜スクリューの長さを慎重に計算する必要があります。軸スクリューは、中手骨頭に十分に埋め込まれ、スクリューの突出がなく十分な安定性が確保された後にのみ、軸スクリューに接続する必要があります。その後、最初のスクリューを完全に埋め込むまで前方に進めます。これにより、斜スクリューによって防ぐことができる中手骨の軸方向短縮と頭の陥没を回避できます。私たちは、陥没が起こらないこと、そしてスクリューが髄管内で確実に固定されていることを確認するために、頻繁に透視検査を行っています(図17)。
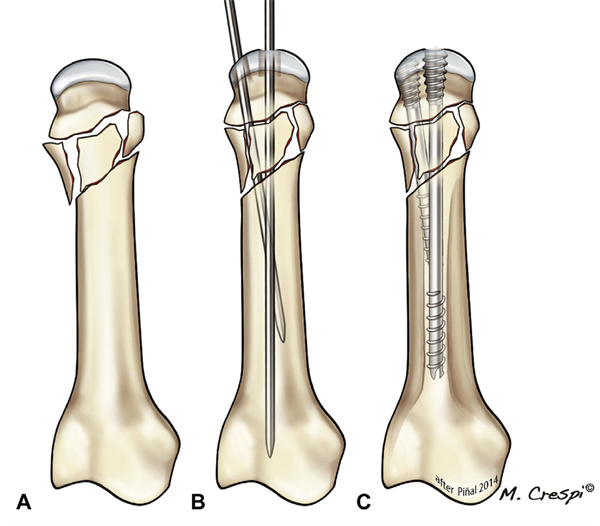
図17 AC Yブラケット技術
粉砕が基節骨基部の背側皮質に影響を及ぼしている場合、我々は修正法を考案し、スクリューが基節骨内で梁のように作用することから、軸方向固定法と名付けました。基節骨を整復した後、軸方向ガイドワイヤーをできるだけ背側から髄管に挿入します。次に、指骨全長よりわずかに短い (2.5 または 3.0 mm) CHS を、その前端が指骨基部の軟骨下板に接するまで挿入します。この時点で、スクリューの尾側のねじ山が髄管に固定され、内部支持体として機能し、指骨基部を固定します。関節貫通を防ぐため、複数回の透視検査が必要です (図 18)。骨折パターンによっては、他のスクリューや内部固定デバイスの組み合わせが必要になる場合があります (図 19)。
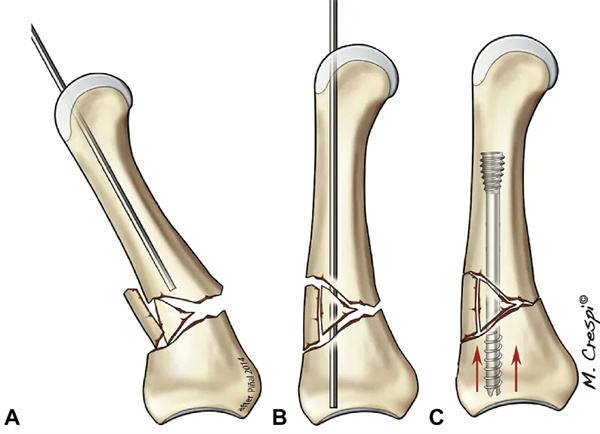
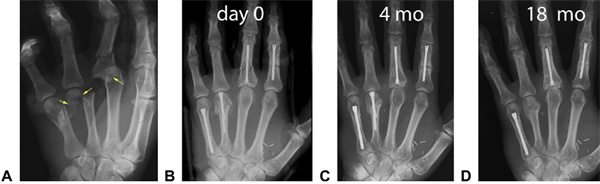
図 19:挫傷患者における様々な固定方法。中指の付け根の複雑脱臼を伴う薬指の重度の粉砕中手骨下骨折(黄色の矢印は粉砕骨折部位を指している)。B 人差し指には標準 3.0 mm CHS を使用し、粉砕した中指には 3.0 mm 穿刺、薬指には Y 字型支持(および欠損部の 1 段階移植)、小指には 4.0 mm CHS を使用した。F 軟部組織の被覆には遊離皮弁を使用した。C 4 ヵ月後のレントゲン写真。小指の中手骨は治癒した。他の場所に骨のかさぶたが形成されており、二次骨折治癒を示している。D 事故から 1 年後、皮弁が除去された。無症状であったが、関節内貫通の疑いがあったため、薬指の中手骨からネジが除去された。最終診察時に各指で良好な結果(TAM 240°以上)が得られました。中指の中手指節関節の変化は18か月で明らかでした。
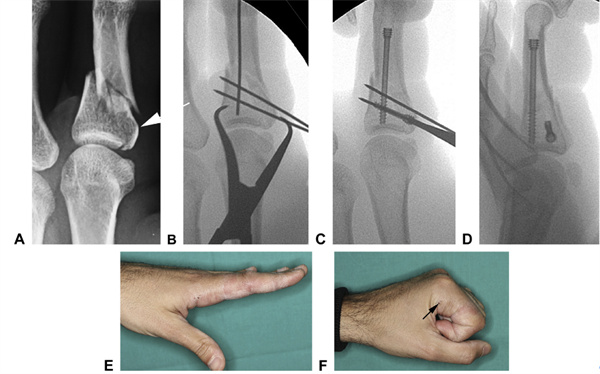
図20 A 人差し指の関節内伸展骨折(矢印で示す)。B Kワイヤーを用いた関節骨折の一時的な固定により、より単純な骨折に変換されました。C これにより、支持縦ネジが挿入される安定した基盤が作成されました。D 固定後、構造は安定していると判断され、すぐに能動的な動きが可能になりました。E、F 3週間後の可動域(矢印は基礎ネジの進入点を示しています)
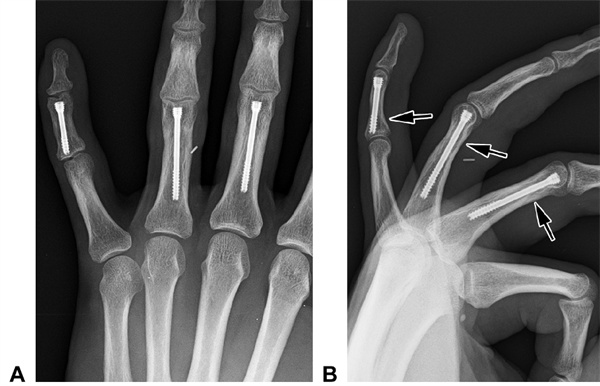
図21 患者Aの後方立位およびB側面X線写真。患者の3つの横方向骨折(矢印部分)は2.5mmのカニューレ付きスクリューで治療された。2年後も指節間関節に有意な変化は見られなかった。
投稿日時: 2024年9月18日










