手術における患者および部位のエラーは深刻であり、予防可能です。医療機関認定合同委員会によると、整形外科/小児科手術の最大41%でこのようなエラーが発生する可能性があります。脊椎手術では、椎体の一部または側方化が不正確な場合に手術部位エラーが発生します。部位エラーは、患者の症状や病態への対応が不十分なだけでなく、椎間板変性の進行や、無症状または正常な部位における脊椎の不安定性といった新たな医学的問題を引き起こす可能性があります。
脊椎手術における分節エラーには法的問題もあり、一般市民、政府機関、病院、そして外科医協会は、このようなエラーを一切容認しません。椎間板切除術、固定術、椎弓切除術、減圧術、脊椎形成術など、多くの脊椎手術は後方アプローチで行われ、適切な位置決めが重要です。最新の画像技術にもかかわらず、分節エラーは依然として発生しており、文献では発生率が0.032%から15%と報告されています。どの位置特定方法が最も正確であるかについては、結論が出ていません。
米国マウントサイナイ医科大学整形外科の研究者らは、オンラインアンケート調査を実施し、脊椎外科医の大多数が数種類の局在化方法のみを使用しており、エラーの一般的な原因を明らかにすることが手術の分節エラーの削減に効果的であることを示唆しました。この調査は、電子メールによるアンケートを使用して実施されました。この調査は、北米脊椎学会の会員(整形外科医および脳神経外科医を含む)に送られたアンケートへの電子メールリンクを使用して実施されました。アンケートは、北米脊椎学会の推奨に従い、1回のみ送信されました。合計2,338人の医師がアンケートを受け取り、532人がリンクを開き、173人(回答率7.4%)がアンケートに回答しました。回答者の72%は整形外科医、28%は脳神経外科医、73%は研修中の脊椎医師でした。
質問票は合計8つの質問(図1)で構成され、最も一般的に用いられる位置特定方法(解剖学的ランドマークと画像による位置特定の両方)、手術における分節エラーの発生率、および位置特定方法と分節エラーとの関連性を網羅しています。この質問票はパイロットテストや検証は実施されていません。この質問票は複数回答形式です。

図1 アンケートの8つの質問。結果によると、胸椎後部手術および腰椎手術における腫瘍の位置特定方法として、術中透視法が最も多く用いられており(それぞれ89%と86%)、次いでレントゲン写真(それぞれ54%と58%)であった。76名の医師が腫瘍の位置特定に両方の方法を組み合わせて用いることを選択した。胸椎および腰椎手術において、解剖学的ランドマークとして最も多く用いられたのは棘突起と対応する椎弓根(それぞれ67%と59%)であり、次いで棘突起(49%と52%)であった(図2)。医師の68%が、診療において分節の位置特定ミスを犯したことがあり、その一部は術中に修正されたと認めている(図3)。
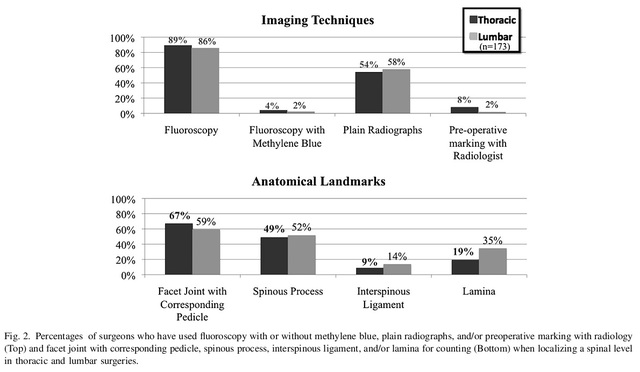
図 2 使用された画像化および解剖学的ランドマークの局在化方法。
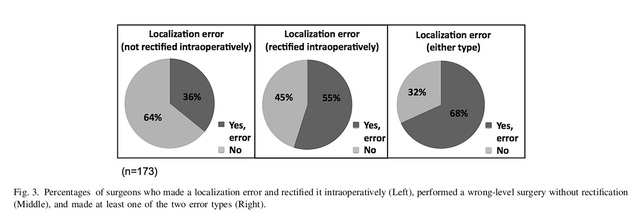
図3 医師による手術セグメントエラーの修正と術中の修正。
位置特定エラーについては、これらの医師の56%が術前レントゲン写真を使用し、44%が術中透視検査を使用しました。術前ポジショニングエラーの一般的な原因は、既知の基準点の可視化の失敗(例:仙椎がMRIに含まれていない)、解剖学的変異(腰椎のずれや13根肋骨)、患者の身体的状態による分節の曖昧さ(X線画像が最適ではない)でした。術中ポジショニングエラーの一般的な原因としては、透視医とのコミュニケーション不足、ポジショニング後の再ポジショニングの失敗(透視後のポジショニングニードルの移動)、ポジショニング中の基準点の誤り(肋骨から下3/4の腰椎)などが挙げられます(図4)。
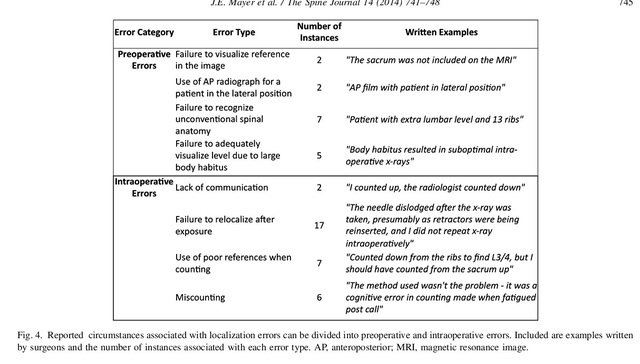
図4 術前および術中の局在エラーの理由。
上記の結果は、位置特定には多くの方法があるにもかかわらず、大多数の外科医がそのうちのいくつかしか使用していないことを示しています。手術における分節エラーはまれですが、理想的には発生しないことが望ましいです。これらのエラーを完全に排除する標準的な方法はありませんが、時間をかけて位置特定を行い、位置特定エラーの一般的な原因を特定することで、胸腰椎における手術における分節エラーの発生率を低減することができます。
投稿日時: 2024年7月24日










