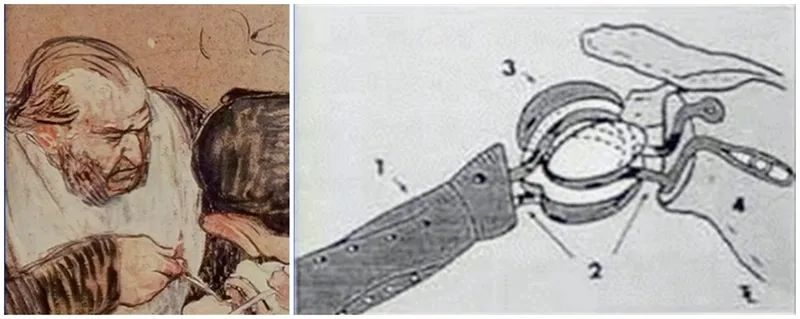
人工肩関節置換の概念は、1891年にテミストクレス・グルックによって初めて提唱されました。ここで言及され、一緒に設計された人工関節には、股関節、手首などがあります。最初の肩関節置換手術は、1893年にフランスの外科医ジュール・エミール・ペアンによって、パリの国際病院で、関節と骨の結核を患う37歳の患者に対して行われました。これが最初の肩関節形成術の記録です。人工関節はパリの歯科医J.ポーター・マイケルズによって製作され、上腕骨は幹プラチナ金属製の人工肩関節は、ワイヤーでパラフィンコーティングされたゴム製のヘッドに固定され、拘束型インプラントを形成しました。患者の初期治療成績は良好でしたが、結核の再発を繰り返したため、2年後に人工肩関節は最終的に除去されました。これは、人間による人工肩関節置換術における初の試みです。
1951年、フレデリック・クルーガーは、ビタミンを原料とし、死体の上腕骨近位部から型取りした、解剖学的に重要な肩関節人工関節の使用を報告した。この人工関節は、上腕骨頭壊死を患う若年患者の治療に成功裏に使用された。
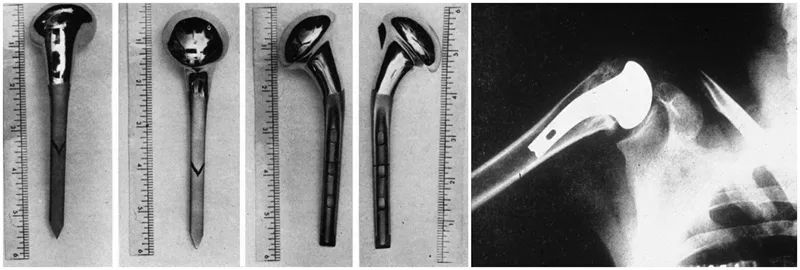
しかし、真に現代的な肩関節置換術は、肩関節の第一人者チャールズ・ニールによって設計・開発されました。1953年、ニールは上腕骨近位部骨折の外科的治療の不十分な結果を解決するため、上腕骨頭骨折用の解剖学的近位上腕骨人工関節を開発しました。この人工関節はその後20年間で数回にわたり改良され、第2世代、第3世代の人工関節が設計されました。
1970年代初頭、重度の肩関節回旋腱板機能不全患者の肩関節置換術の問題を解決するため、Neerはリバース型肩関節置換術(RTSA)の概念を初めて提唱しましたが、関節窩コンポーネントの早期の損傷により、この概念はその後放棄されました。1985年、Paul GrammontはNeerの提唱した概念に基づいて改良を行い、回旋中心を内側と遠位に移動させることで三角筋のモーメントアームと張力を変化させ、回旋腱板機能喪失の問題を完全に解決しました。
肩関節プロテーゼの設計原理
逆型肩関節形成術(RTSA)は、自然肩の解剖学的関係を逆転させることで肩の安定性を回復します。RTSAは、関節窩側を凸型、上腕骨頭側を凹型にすることで、支点と回転中心(CoR)を作成します。この支点の生体力学的機能は、三角筋が収縮して上腕を外転させる際に、上腕骨頭が上方に移動するのを防ぐことです。RTSAの特徴は、人工肩関節の回転中心と、自然肩に対する上腕骨頭の位置が内側と下方に移動することです。RTSAの人工関節のデザインはそれぞれ異なり、上腕骨頭は25~40mm下方に移動し、5~20mm内側に移動します。
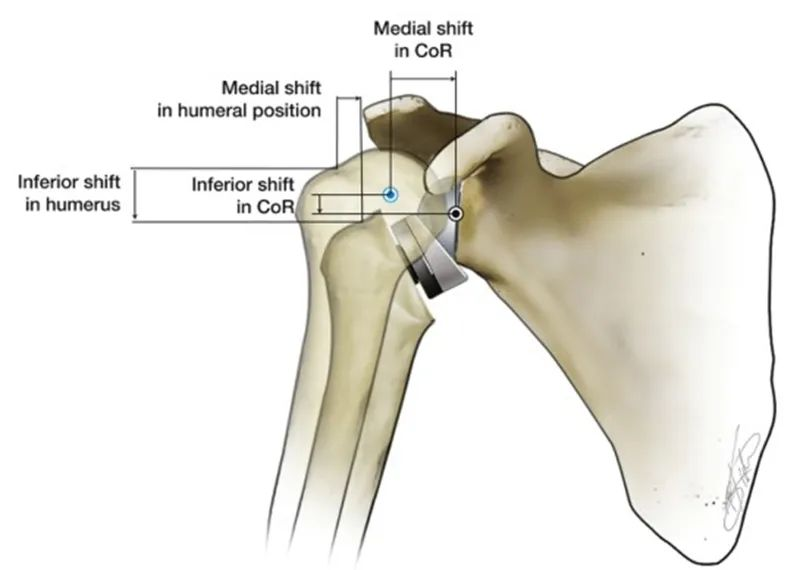
人体の自然な肩関節と比較した場合、内転肩関節変位(CoR)の明らかな利点は、三角筋の外転モーメントアームが10mmから30mmに増加し、三角筋の外転効率が向上し、より少ない筋力で同じトルクで外転できることです。この特徴により、上腕骨頭の外転が、もはや腱板全体の下降機能に完全に依存する必要がなくなります。
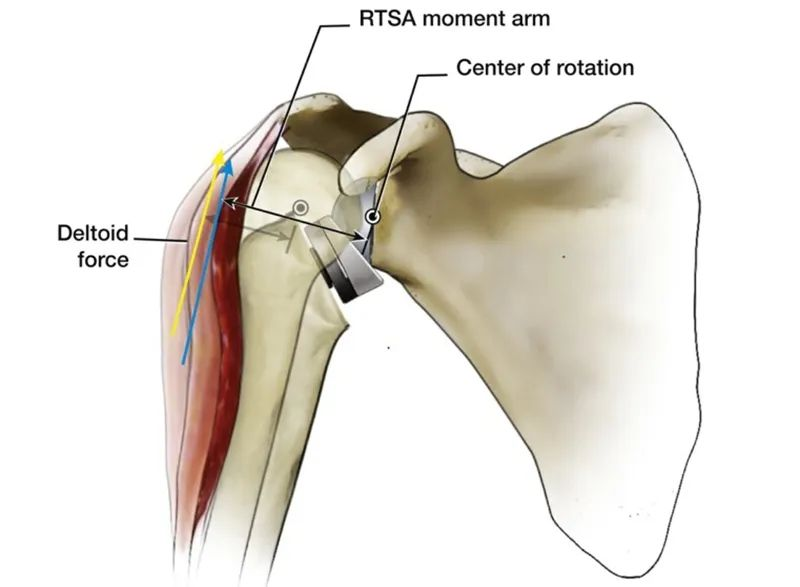
これはRTSAの設計と生体力学に関する説明ですが、少し退屈で理解しにくいかもしれません。もっと分かりやすい方法はないでしょうか?答えはイエスです。
まず、RTSAの設計です。人体の各関節の特徴を注意深く観察すると、いくつかの法則が見つかります。人体の関節は大きく分けて2つのカテゴリーに分けられます。1つは肩や股関節といった体幹に近い関節で、近位端は「カップ」、遠位端は「ボール」です。
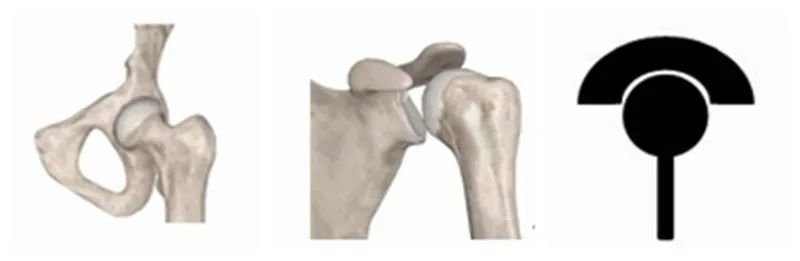
もう1つのタイプは遠位関節であり、膝肘関節は、近位端が「ボール」で遠位端が「カップ」になっている構造です。
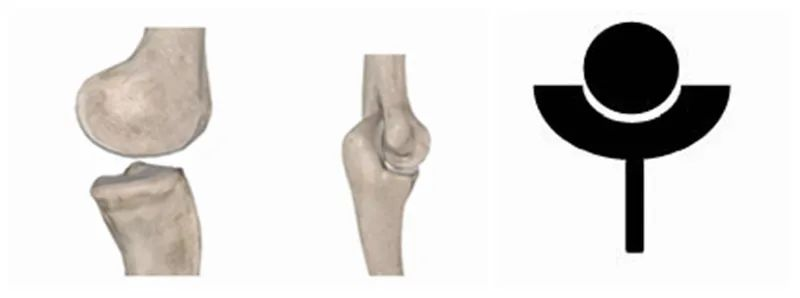
初期の医療の先駆者たちが人工肩関節を設計する際に採用した計画は、可能な限り自然な肩の解剖学的構造を復元することでした。そのため、すべての設計において、近位端を「カップ」、遠位端を「ボール」として設計されました。中には、関節の安定性を高めるために、人間の肩関節と同様に意図的に「カップ」を大きく深く設計した研究者もいました。股関節しかし、後に安定性を高めると故障率が上昇することが判明したため、この設計はすぐに採用されました。しかし、断念しました。一方、RTSAは、自然肩関節の解剖学的特徴を逆転させ、「ボール」と「カップ」を反転させることで、本来の「股関節」を「肘」や「膝」のような形にします。この革新的な変更により、人工肩関節置換術における多くの困難と疑問が最終的に解決され、多くの場合、長期的および短期的な有効性が大幅に向上しました。
同様に、RTSAの設計は、回転中心を移動させることで三角筋外転の効率を高めることを可能にします。これもまた、難解に聞こえるかもしれません。肩関節をシーソーに例えると分かりやすいでしょう。下の図に示すように、A方向に同じトルク(三角筋収縮力)を加えた場合、支点と開始位置を変えることで、B方向により大きなトルク(上腕外転力)を発生させることができるのは明らかです。
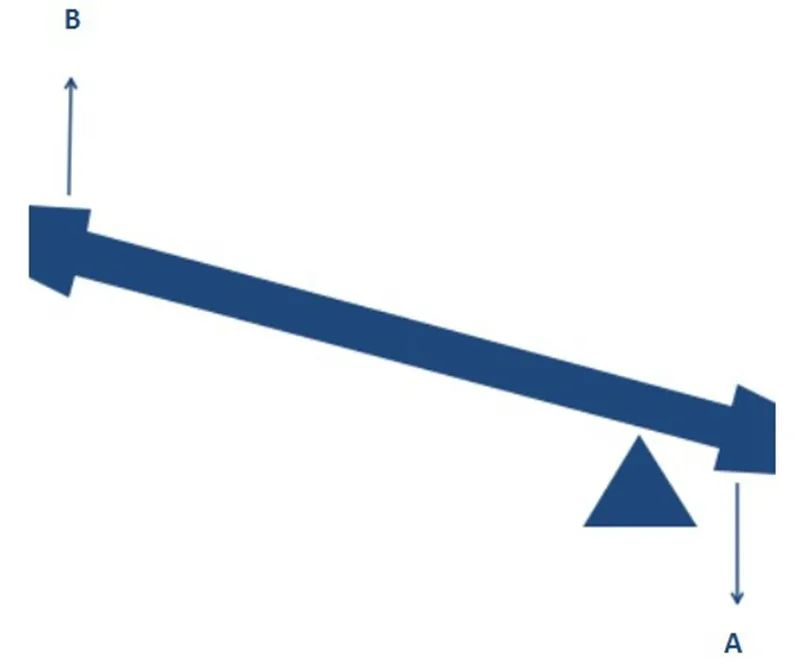

RTSAの回転中心の変化も同様の効果をもたらし、不安定になった肩は、回旋腱板の圧迫なしに外転運動を開始できるようになります。アルキメデスの言葉を借りれば、「支点を与えれば、地球全体を動かせる!」
RTSAの適応症と禁忌
RTSAの典型的な適応症は、回旋腱板断裂関節症(CTA)です。これは、変形性関節症を伴う巨大な回旋腱板断裂であり、典型的には上腕骨頭の上方変位を特徴とし、その結果、関節窩、肩峰、および上腕骨頭の継続的な変性変化を引き起こします。上腕骨頭の上方変位は、回旋腱板機能不全後に三角筋の作用下で不均衡な力の作用によって引き起こされます。CTAは高齢女性に多く見られ、典型的な「偽麻痺」を呈することがあります。
過去20年間で、肩関節置換術、特にRTSAの適用は大幅に増加しました。RTSA適用の初期の成功例、手術手技の継続的な進歩、そしてこの技術の熟練した適用に基づき、当初は狭かったRTSAの適応が拡大し、現在行われている肩関節置換術の大部分はRTSAとなっています。
例えば、かつては腱板断裂のない肩関節症に対して、解剖学的全肩関節置換術(ATSA)が好んで選択されていましたが、近年、この見解を持つ人は徐々に減少しているようです。これには以下の側面があります。この傾向につながった理由は、第一に、ATSAを受ける患者の最大10%が既に腱板断裂を患っていることです。第二に、腱板の「機能」の「構造的」完全性が完全ではない場合があり、特に高齢患者に多く見られます。最後に、手術時に腱板が損傷していなくても、特にATSA手術後には加齢とともに腱板の変性が起こり、腱板の機能については非常に不確実性があります。この現象は通常、70歳以上の高齢患者に発生します。そのため、純粋な肩関節症に対してRTSAを選択する外科医が増えています。この状況により、年齢のみに基づいて、回旋腱板が損傷していない変形性関節症患者に対しても RTSA が第一選択となる可能性があるという新しい考えが生まれました。
同様に、過去には、変形性関節症を伴わない修復不能な広範囲腱板断裂(MRCT)に対して、肩峰下除圧術、腱板部分再建術、中国式再建術、上部関節包再建術などの代替療法が試みられてきましたが、成功率は様々です。RTSAの熟練度と様々な状況での成功に基づき、最近ではますます多くの術者が単純なMRCTではなくRTSAを試みており、その成功率は高く、10年インプラント生存率は90%を超えています。
要約すると、CTA に加えて、RTSA の現在の拡張適応症には、炎症性変形性関節症、腫瘍、急性骨折、外傷後関節炎、骨欠損または重度の骨関節変形、炎症、および反復性肩関節脱臼を伴わない、修復不可能な大きな回旋腱板断裂が含まれます。
RTSAの禁忌はごくわずかです。感染症など人工関節置換術の一般的な禁忌を除けば、三角筋の機能不全はRTSAの絶対的禁忌となります。さらに、上腕骨近位部骨折、開放骨折、腕神経叢損傷も禁忌とみなすべきであり、腋窩神経単独損傷は相対的禁忌とみなすべきです。
術後ケアとリハビリテーション
術後リハビリテーションの原則:
リハビリテーションに対する患者の熱意を高め、患者に対する合理的な期待を確立します。
痛みや炎症を軽減し、治癒中の構造を保護しますが、肩甲下筋は通常は保護する必要はありません。
肩関節の前方脱臼は、過伸展、内転・内旋、または外転・外旋の終末位で起こりやすいため、術後4~6週間はバックハンドなどの動作は避けてください。これらの姿勢は脱臼のリスクが高いためです。
4 ~ 6 週間経過しても、上記の動作や姿勢を開始する前に外科医と連絡を取り、許可を得る必要があります。
術後のリハビリテーション運動は、最初は体重をかけずに、次に体重をかけながら、最初は抵抗をかけずに、次に抵抗をかけながら、最初は受動的に、次に能動的に行う必要があります。
現時点では、厳格かつ統一されたリハビリテーション基準は存在せず、研究者ごとに計画に大きな違いがあります。
患者の日常生活活動(ADL)戦略(0~6週間):
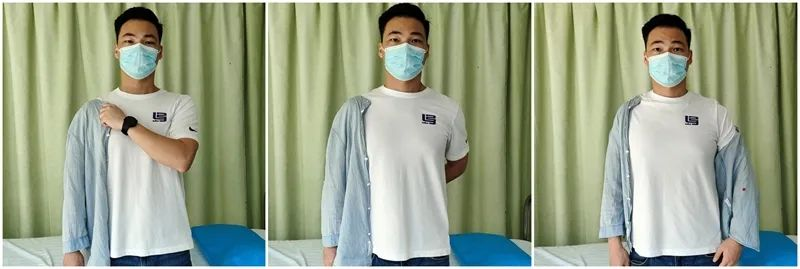
ドレッシング
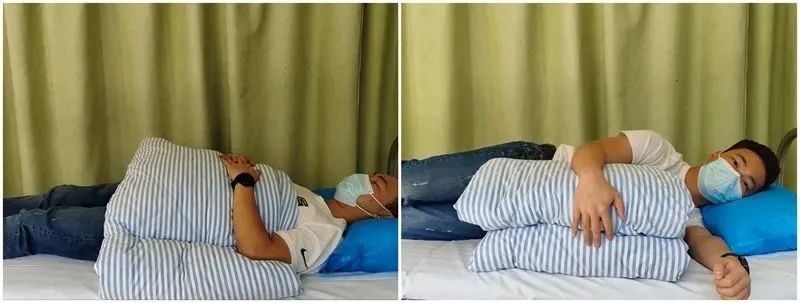
寝る
毎日の運動戦略(0~6週間):
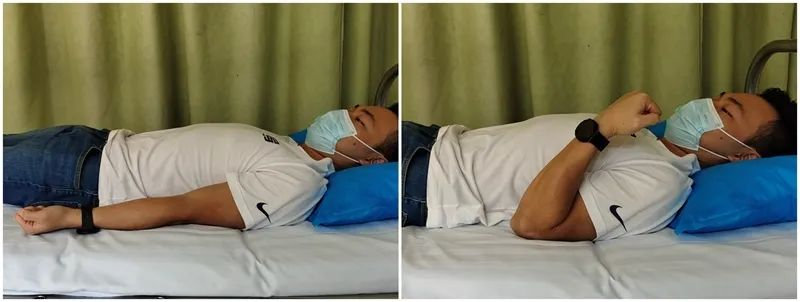
能動的な肘の屈曲
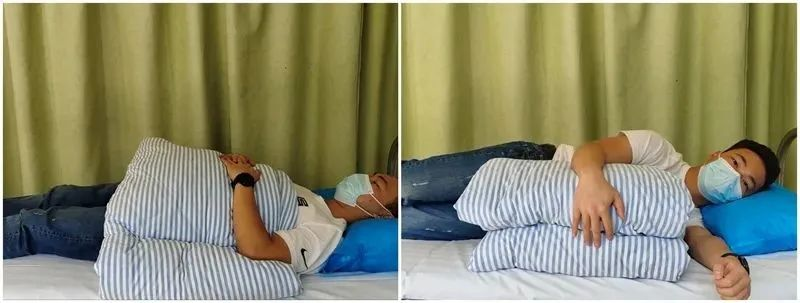
受動的な肩の屈曲
四川省晨南匯技術有限公司
WhatsApp:+8618227212857
投稿日時: 2022年11月21日










